O cancro de pulmón non microcítico (NSCLC) representa aproximadamente o 80 %-85 % do número total de cancros de pulmón, e a resección cirúrxica é o medio máis eficaz para o tratamento radical do NSCLC temperán. Non obstante, cunha redución do 15 % na recorrencia e unha mellora do 5 % na supervivencia a 5 anos despois da quimioterapia perioperatoria, existe unha enorme necesidade clínica non cuberta.
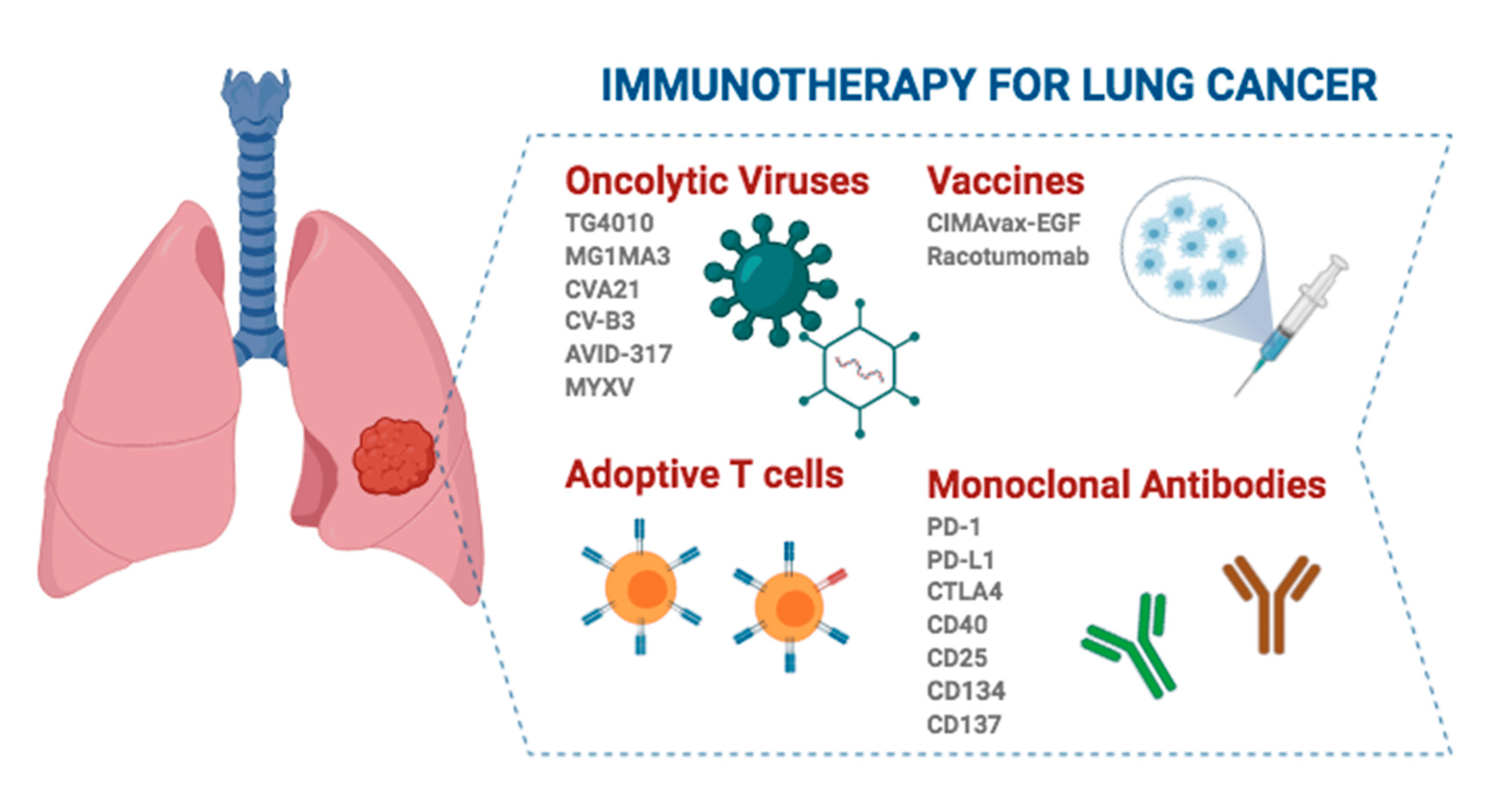
A inmunoterapia perioperatoria para o NSCLC é un novo tema de investigación nos últimos anos, e os resultados dunha serie de ensaios controlados aleatorios de fase 3 estableceron a importante posición da inmunoterapia perioperatoria.
A inmunoterapia para pacientes con cancro de pulmón non microcítico (NSCLC) operable en estadio inicial fixo progresos significativos nos últimos anos, e esta estratexia de tratamento non só prolonga a supervivencia dos pacientes, senón que tamén mellora a calidade de vida, proporcionando un complemento eficaz á cirurxía tradicional.
Dependendo de cando se administre a inmunoterapia, existen tres patróns principais de inmunoterapia no tratamento do NSCLC operable en estadio inicial:
1. Inmunoterapia neoadxuvante soa: a inmunoterapia realízase antes da cirurxía para reducir o tamaño do tumor e o risco de recorrencia. O estudo CheckMate 816 [1] demostrou que a inmunoterapia combinada coa quimioterapia mellorou significativamente a supervivencia libre de eventos (SLE) na fase neoadxuvante en comparación coa quimioterapia soa. Ademais, a inmunoterapia neoadxuvante tamén pode reducir a taxa de recorrencia ao tempo que mellora a taxa de resposta patolóxica completa (pCR) dos pacientes, o que reduce a probabilidade de recorrencia posoperatoria.
2. Inmunoterapia perioperatoria (neoadxuvante + adxuvante): Nesta modalidade, a inmunoterapia adminístrase antes e despois da cirurxía para maximizar o seu efecto antitumoral e eliminar aínda máis as lesións residuais mínimas despois da cirurxía. O obxectivo principal deste modelo de tratamento é mellorar a supervivencia a longo prazo e as taxas de curación dos pacientes con tumores combinando a inmunoterapia nas etapas neoadxuvante (preoperatoria) e adxuvante (posoperatoria). O Keykeynote 671 é un representante deste modelo [2]. Como único ensaio controlado aleatorio (ECA) con criterios de valoración positivos de SLE e OS, avaliou a eficacia de palizumab combinado con quimioterapia en pacientes con NSCLC en estadio Ⅱ, ⅢA e ⅢB (N2) resecable perioperatoriamente. En comparación coa quimioterapia soa, o pembrolizumab combinado con quimioterapia prolongou a mediana de SLE en 2,5 anos e reduciu o risco de progresión, recorrencia ou morte da enfermidade nun 41 %; O KEYNOTE-671 foi tamén o primeiro estudo de inmunoterapia en demostrar un beneficio de supervivencia global (SG) no NSCLC resecable, cunha redución do 28 % no risco de morte (HR, 0,72), un fito na inmunoterapia neoadxuvante e adxuvante para o NSCLC operable en estadio inicial.
3. Inmunoterapia adxuvante soa: Nesta modalidade, os pacientes non recibiron tratamento farmacolóxico antes da cirurxía e utilizáronse inmunofármacos despois da cirurxía para previr a recorrencia de tumores residuais, o que é axeitado para pacientes con alto risco de recorrencia. O estudo IMpower010 avaliou a eficacia do attilizumab adxuvante posoperatorio fronte á terapia de apoio óptima en pacientes con NSCLC en estadio IB a IIIA (7.ª edición da AJCC) completamente resecado [3]. Os resultados mostraron que a terapia adxunta con attilizumab prolongou significativamente a supervivencia libre de enfermidade (SLE) en pacientes con PD-L1 positivo en estadio ⅱ a ⅢA. Ademais, o estudo KEYNOTE-091/PEARLS avaliou o efecto do pembrolizumab como terapia adxunta en pacientes con NSCLC en estadio IB a IIIA completamente resecado [4]. O pabolizumab prolongouse significativamente na poboación global (HR, 0,76), cunha mediana de SLE de 53,6 meses no grupo de pabolizumab e de 42 meses no grupo placebo. No subgrupo de pacientes cunha puntuación de proporción tumoral (TPS) PD-L1 ≥50 %, aínda que a SLE se prolongou no grupo de Pabolizumab, a diferenza entre os dous grupos non foi estatisticamente significativa debido ao tamaño relativamente pequeno da mostra e necesitou un seguimento máis longo para confirmar.
Segundo se a inmunoterapia se combina con outros fármacos ou medidas terapéuticas e o modo de combinación, o programa de inmunoterapia neoadxuvante e inmunoterapia adxuvante pódese dividir nas seguintes tres modalidades principais:
1. Inmunoterapia única: Este tipo de terapia inclúe estudos como LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] e ANVIL [7], que se caracterizan polo uso de fármacos inmunoterapéuticos únicos como (nova) terapia adxuvante.
2. Combinación de inmunoterapia e quimioterapia: Entre estes estudos inclúense KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] e IMpower030 [12]. Estes estudos analizaron os efectos da combinación de inmunoterapia e quimioterapia no período perioperatorio.
3. Combinación de inmunoterapia con outros modos de tratamento: (1) Combinación con outros inmunofármacos: Por exemplo, o antíxeno 4 asociado a linfocitos T citotóxicos (CTLA-4) combinouse na proba NEOSTAR [13], o anticorpo do xene de activación de linfocitos 3 (LAG-3) combinouse na proba NEO-Predict-Lung [14] e a inmunoglobulina de células T e as estruturas ITIM combináronse na proba SKYSCRAPER 15. Estudos como a combinación de anticorpos TIGIT [15] melloraron o efecto antitumoral mediante a combinación de fármacos inmunitarios. (2) Combinación con radioterapia: por exemplo, duvaliumab combinado con radioterapia estereotáctica (SBRT) está deseñado para mellorar o efecto terapéutico do NSCLC temperán [16]; (3) Combinación con fármacos antianxioxénicos: Por exemplo, o estudo EAST ENERGY [17] explorou o efecto sinérxico de ramumab combinado con inmunoterapia. A exploración de múltiples modos de inmunoterapia demostra que o mecanismo de aplicación da inmunoterapia no período perioperatorio aínda non se comprende completamente. Aínda que a inmunoterapia por si soa demostrou resultados positivos no tratamento perioperatorio, mediante a combinación de quimioterapia, radioterapia, terapia antianxioxénica e outros inhibidores de puntos de control inmunitario como CTLA-4, LAG-3 e TIGIT, os investigadores esperan mellorar aínda máis a eficacia da inmunoterapia.
Aínda non hai conclusións sobre o modo óptimo de inmunoterapia para o NSCLC operable temperán, especialmente se a inmunoterapia perioperatoria se compara coa inmunoterapia neoadxuvante soa, e se a inmunoterapia adxuvante adicional pode traer efectos adicionais significativos, aínda hai unha falta de resultados de ensaios comparativos directos.
Forde et al. empregaron unha análise ponderada da puntuación de propensión exploratoria para simular o efecto dos ensaios controlados aleatorios e axustaron os datos demográficos e as características da enfermidade iniciais entre as diferentes poboacións de estudo para reducir o efecto de confusión destes factores, facendo que os resultados de CheckMate 816 [1] e CheckMate 77T [8] sexan máis comparables. A mediana do tempo de seguimento foi de 29,5 meses (CheckMate 816) e 33,3 meses (CheckMate 77T), respectivamente, o que proporciona un amplo tempo de seguimento para observar a EFS e outras medidas clave de eficacia.
Na análise ponderada, o HR da SLE foi de 0,61 (IC do 95 %, 0,39 a 0,97), o que suxire un risco un 39 % menor de recorrencia ou morte no grupo de quimioterapia combinada con nabuliumab perioperatorio (modo CheckMate 77T) en comparación co grupo de quimioterapia combinada con nabuliumab neoadxuvante (CheckMate 816). O grupo perioperatorio de nebuliuzumab máis quimioterapia mostrou un beneficio modesto en todos os pacientes na fase basal, e o efecto foi máis pronunciado en pacientes con menos do 1 % de expresión tumoral de PD-L1 (redución do 49 % no risco de recorrencia ou morte). Ademais, para os pacientes que non conseguiron a pCR, o grupo de quimioterapia combinada con nabuliumab perioperatorio mostrou un maior beneficio da SLE (redución do 35 % no risco de recorrencia ou morte) que o grupo de quimioterapia combinada con nabuliumab neoadxuvante. Estes resultados suxiren que o modelo de inmunoterapia perioperatoria é máis beneficioso que o modelo de inmunoterapia neoadxuvante por si só, especialmente en pacientes con baixa expresión de PD-L1 e restos tumorais despois do tratamento inicial.
Non obstante, algunhas comparacións indirectas (como as metaanálises) non mostraron diferenzas significativas na supervivencia entre a inmunoterapia neoadxuvante e a inmunoterapia perioperatoria [18]. Unha metaanálise baseada en datos individuais de pacientes descubriu que a inmunoterapia perioperatoria e a inmunoterapia neoadxuvante tiveron resultados similares na supervivencia libre de enfermidades (SLE) tanto en subgrupos con pCR como sen PCR en pacientes con NSCLC operable en estadio inicial [19]. Ademais, a contribución da fase de inmunoterapia adxuvante, especialmente despois de que os pacientes alcancen a pCR, segue a ser un punto controvertido na clínica.
Recentemente, o Comité Asesor de Medicamentos Oncolóxicos da Administración de Alimentos e Medicamentos (FDA) dos Estados Unidos debateu este tema, salientando que o papel específico da inmunoterapia adxuvante aínda non está claro [20]. Debateuse que: (1) É difícil distinguir os efectos de cada etapa do tratamento: debido a que o programa perioperatorio consta de dúas fases, neoadxuvante e adxuvante, é difícil determinar a contribución individual de cada fase ao efecto global, o que dificulta determinar cal é a fase máis crítica ou se ambas as fases deben levarse a cabo simultaneamente; (2) A posibilidade de sobretratamento: se a inmunoterapia está implicada en ambas as fases do tratamento, pode provocar que os pacientes reciban sobretratamento e aumentar o risco de efectos secundarios; (3) Maior carga do tratamento: o tratamento adicional na fase de tratamento adxuvante pode levar a unha maior carga de tratamento para os pacientes, especialmente se existe incerteza sobre a súa contribución á eficacia global. En resposta ao debate anterior, para sacar unha conclusión clara, necesítanse ensaios controlados aleatorios deseñados con maior rigor para unha maior verificación no futuro.
Data de publicación: 07-12-2024