A terapia con células T do receptor de antíxenos quiméricos (CAR) converteuse nun tratamento importante para as neoplasias hematolóxicas recorrentes ou refractarias. Actualmente, hai seis produtos auto-CAR T aprobados para a súa comercialización nos Estados Unidos, mentres que hai catro produtos CAR-T listados na China. Ademais, están en desenvolvemento unha variedade de produtos CAR-T autólogos e alóxenos. As empresas farmacéuticas con estes produtos de última xeración están a traballar para mellorar a eficacia e a seguridade das terapias existentes para as neoplasias hematolóxicas, ao mesmo tempo que se dirixen a tumores sólidos. Tamén se están a desenvolver células T CAR para tratar enfermidades non malignas como as enfermidades autoinmunes.
O custo da CAR-T é elevado (na actualidade, o custo da CAR-T/CAR nos Estados Unidos oscila entre os 370.000 e os 530.000 dólares estadounidenses, e os produtos CAR-T máis baratos na China custan 999.000 yuans/car). Ademais, a alta incidencia de reaccións tóxicas graves (especialmente a síndrome neurotóxica relacionada coas células inmunoefectoras de grao 3/4 [ICANS] e a síndrome de liberación de citocinas [CRS]) converteuse nun obstáculo importante para que as persoas de ingresos baixos e medios reciban terapia con células CAR-T.
Recentemente, o Instituto Indio de Tecnoloxía de Mumbai e o Hospital Tata Memorial de Mumbai colaboraron para desenvolver un novo produto CAR T CD19 humanizado (NexCAR19), cuxa eficacia é similar á dos produtos existentes, pero cunha maior seguridade; o máis importante é que o custo é só unha décima parte do de produtos similares nos Estados Unidos.
Do mesmo xeito que catro das seis terapias CAR T aprobadas pola Administración de Alimentos e Medicamentos dos Estados Unidos (FDA), NexCAR19 tamén se dirixe ao CD19. Non obstante, nos produtos aprobados comercialmente nos Estados Unidos, o fragmento de anticorpo ao final do CAR adoita proceder de ratos, o que limita a súa persistencia porque o sistema inmunitario o recoñece como alleo e finalmente o elimina. NexCAR19 engade unha proteína humana ao extremo do anticorpo do rato.
Estudos de laboratorio demostraron que a actividade antitumoral dos CARS “humanizados” é comparable á dos CARS derivados de murinos, pero con niveis máis baixos de produción inducida de citocinas. Como resultado, os pacientes teñen un risco reducido de desenvolver CRS grave despois de recibir terapia CART, o que significa que a seguridade mellora.
Para manter os custos baixos, o equipo de investigación de NexCAR19 desenvolveu, probou e fabricou o produto integramente na India, onde a man de obra é máis barata que nos países de altos ingresos.
Para introducir CAR nas células T, os investigadores adoitan empregar lentivirus, pero estes son caros. Nos Estados Unidos, mercar suficientes vectores lentivirais para un ensaio con 50 persoas podería custar 800.000 dólares. Os científicos da empresa de desenvolvemento NexCAR19 crearon o vehículo de administración de xenes eles mesmos, o que reduciu drasticamente os custos. Ademais, o equipo de investigación indio atopou unha forma máis barata de producir células modificadas en masa, evitando o uso de caras máquinas automatizadas. O NexCAR19 custa actualmente uns 48.000 dólares por unidade, ou unha décima parte do custo da súa contraparte estadounidense. Segundo o xefe da empresa que desenvolveu NexCAR19, espérase que o custo do produto se reduza aínda máis no futuro.
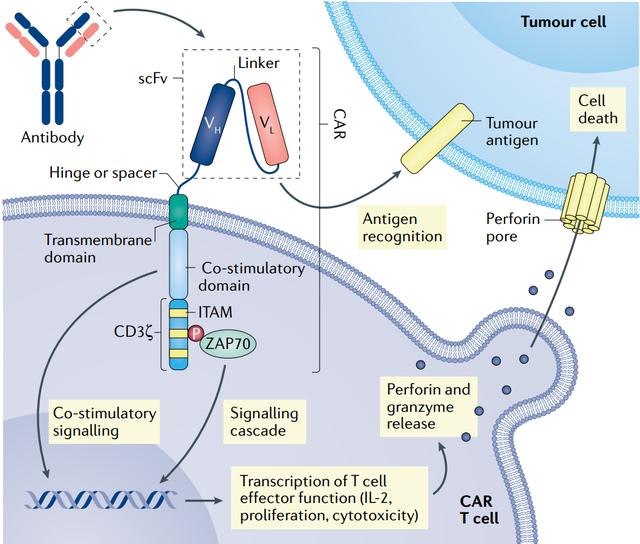
Finalmente, a mellora da seguridade deste tratamento en comparación con outros produtos aprobados pola FDA significa que a maioría dos pacientes non precisan recuperarse na unidade de coidados intensivos despois de recibir o tratamento, o que reduce aínda máis os custos para os pacientes.
Hasmukh Jain, oncólogo médico do Tata Memorial Centre de Mumbai, informou dunha análise combinada de datos dos ensaios de fase 1 e fase 2 de NexCAR19 na reunión anual de 2023 da Sociedade Americana de Hematoloxía (ASH).
O ensaio de fase 1 (n=10) foi un ensaio unicéntrico deseñado para avaliar a seguridade de doses de 1×107 a 5×109 de células T CAR en pacientes con linfoma difuso de células B grandes recidivante/refractario (DLBCL r/r), linfoma folicular transformante (tFL) e linfoma mediastínico primario de células B grandes (PMBCL). O ensaio de fase 2 (n=50) foi un estudo multicéntrico dun só brazo que recrutou pacientes de ≥15 anos de idade con neoplasias malignas de células B r/r, incluíndo linfomas de células B agresivos e ocultos e leucemia linfoblástica aguda. Os pacientes recibiron NexCAR19 dous días despois de recibir fludarabina máis ciclofosfamida. A dose obxectivo foi de ≥5×107/kg de células T CAR. O criterio de valoración principal foi a taxa de resposta obxectiva (ORR) e os criterios de valoración secundarios incluíron a duración da resposta, os eventos adversos, a supervivencia libre de progresión (PFS) e a supervivencia global (SG).
Un total de 47 pacientes foron tratados con NexCAR19, 43 dos cales recibiron a dose obxectivo. Un total de 33/43 (78 %) pacientes completaron a avaliación aos 28 días posteriores á infusión. A resposta obxectivo (ORR) foi do 70 % (23/33), dos cales o 58 % (19/33) acadaron unha resposta completa (RC). Na cohorte de linfoma, a ORR foi do 71 % (17/24) e a RC foi do 54 % (13/24). Na cohorte de leucemia, a taxa de RC foi do 66 % (6/9, MRD negativo en 5 casos). A mediana do tempo de seguimento para os pacientes avaliables foi de 57 días (de 21 a 453 días). No seguimento aos 3 e 12 meses, os nove pacientes e tres cuartas partes dos pacientes mantiveron a remisión.
Non houbo mortes relacionadas co tratamento. Ningún dos pacientes tiña ningún nivel de ICANS. 22/33 (66 %) pacientes desenvolveron CRS (61 % grao 1/2 e 6 % grao 3/4). Cabe destacar que non houbo CRS superior a grao 3 na cohorte de linfoma. A citopenia de grao 3/4 estaba presente en todos os casos. A mediana de duración da neutropenia foi de 7 días. No día 28, observouse neutropenia de grao 3/4 en 11/33 pacientes (33 %) e trombocitopenia de grao 3/4 en 7/33 pacientes (21 %). Só 1 paciente (3 %) requiriu ingreso na unidade de coidados intensivos, 2 pacientes (6 %) requiriron soporte vasopresor, 18 pacientes (55 %) recibiron tolumab, cunha mediana de 1 (1-4) e 5 pacientes (15 %) recibiron glucocorticoides. A mediana de estancia hospitalaria foi de 8 días (7-19 días).
Esta análise exhaustiva de datos demostra que NexCAR19 ten un bo perfil de eficacia e seguridade en tumores malignos de células B r/r. Non ten ICANS, ten unha duración máis curta de citopenia e unha menor incidencia de CRS de grao 3/4, o que o converte nun dos produtos de terapia con células T CAR CD19 máis seguros. O fármaco axuda a mellorar a facilidade de uso da terapia con células T CAR nunha variedade de enfermidades.
Na ASH 2023, outro autor informou sobre o uso de recursos médicos no ensaio de fase 1/2 e os custos asociados ao tratamento con NexCAR19. O custo de produción estimado de NexCAR19 para 300 pacientes ao ano nun modelo de produción disperso rexionalmente é de aproximadamente 15.000 dólares por paciente. Nun hospital académico, o custo medio da xestión clínica (ata o último seguimento) por paciente é duns 4.400 dólares (uns 4.000 dólares para o linfoma e 5.565 dólares para a leucemia linfoblástica de tipo B). Só arredor do 14 % destes custos corresponden a estancias hospitalarias.
Data de publicación: 07-04-2024




